Przez pierwszą pomoc medyczną rozumiemy szybkie, doraźne, leczniczo-profilaktyczne działania w nagłych zachorowaniach i wypadkach oraz sytuacje, gdy brak takiej pomocy może bezpośrednio zagrażać życiu lub spowodować trwałe kalectwo.
Udzielać się jej powinno – jeśli tylko jest to możliwe – w miejscu zdarzenia, czy też w sytuacji, gdy taka zaistnieje.
Zgodnie z polskim prawem (kodeks karny art. 162), każdy obywatel ma obowiązek udzielenia pierwszej pomocy na miejscu zdarzenia (wyłączając sytuacje, gdy: [1] na miejscu zdarzenia znajdują się odpowiednie służby lub [2] kiedy udzielenie pomocy wiązałoby się z narażeniem zdrowia i życia ratownika).
Nagłe zachorowanie oznacza nagłą zmianę stanu psychofizycznego organizmu ludzkiego, połączoną z ograniczeniem jego wydolności fizycznej, upośledzeniem sprawności któregoś z narządów bądź układów (serca, płuc, gardła, przewodu pokarmowego itp.), co najczęściej objawia się bólem lub gorączką.
Wypadki to nieoczekiwane, nieprzewidziane zdarzenia, urazy, zranienia lub nadmierny wpływ innych czynników fizycznych (np. ciepło, zimno) albo chemicznych (trucizny, kwasy, zasady) itd.
Nagłe zagrożenie życia to zaistnienie sytuacji, w której nieoczekiwanie następuje zaburzenie czynności co najmniej jednego z trzech podstawowych układów organizmu, decydujących bezpośrednio o życiu, czyli ośrodkowego układu nerwowego, układu krążenia krwi wraz z sercem jako pompą ssąco-tłoczącą oraz układu oddychania.
Brak wczesnej pomocy albo nieodpowiednie metody ratowania człowieka znajdującego się w tego typu sytuacji są często przyczyną śmierci.
Nie trzeba dodawać, że każdy ma moralny obowiązek niesienia pomocy w stanach zagrożenia życia.
Dlatego akcję ratowniczą należy podejmować zawsze, choćby nawet nie miało się pewności co do jej ostatecznego powodzenia, ponieważ udzielona w odpowiedniej chwili pomoc każdorazowo zwiększa szansę przeżycia dotkniętego zagrożeniem, podczas gdy jej niepodjęcie przekreśla z góry wszelką szansę i nadzieję uratowania.
Aby dobitniej podkreślić rolę przypadkowych świadków zdarzenia w udzielaniu pierwszej pomocy poszkodowanemu, należy w tym miejscu wspomnieć o tzw. łańcuchu przeżycia.
Na jego ogniwa składają się kolejno:
Szybkie rozpoznanie osoby/osób będących w stanie zagrożenia życia i wezwanie służb ratowniczych (numer alarmowy 112).
Wczesne rozpoczęcie resuscytacji krążeniowo-oddechowej.
Wczesna defibrylacja (jeśli zachodzi taka potrzeba) z użyciem AED – automatycznego defibrylatora zewnętrznego (automated external defibrillator).
Szybkie wdrożenie zaawansowanych zabiegów resuscytacyjnych i odpowiednia opieka poresuscytacyjna.
Świadkowie wypadku często są jedynymi osobami, które mogą rozpocząć wspomniany „łańcuch przeżycia”, wzywając wykwalifikowaną pomoc oraz rozpoczynając i prowadząc resuscytację oraz w razie potrzeby – defibrylację.
Podstawowe cechy pierwszej pomocy medycznej na miejscu, gwarantujące jej skuteczność
– Szybkość jej podjęcia.
– Właściwa ocena sytuacji.
– Właściwa ocena stopnia zagrożenia poszkodowanego.
– Właściwa gradacja i selekcja potrzeb w sytuacjach, gdy potrzebujących tej pomocy, a więc rannych czy chorych, jest kilku i w konsekwencji zajęcie się w pierwszej kolejności najgorzej poszkodowanymi.
– Fachowość.
– Ocena czasu, miejsca i możliwości udzielenia oraz uzyskania wykwalifikowanej pomocy medycznej, nawiązania kontaktu czy zorganizowania dojazdu.
Wstępne czynności w ratowaniu poszkodowanego
– Upewnienie się, czy podjęcie czynności ratowniczych nie zagraża bezpośrednio ratującemu i jeśli to możliwe, zabezpieczenie miejsca zdarzenia (np. poprzez ustawienie trójkąta ostrzegawczego na drodze).
– Ocena stanu ośrodkowego układu nerwowego (przytomność).
– Ocena stanu układu oddechowego (oddychanie).
– Ocena stanu układu krążenia (akcja serca, tętno).
– Zabezpieczenie poszkodowanego (poszkodowanych) przed ewentualnymi dalszymi uszkodzeniami ciała, jeśli jest to konieczne i możliwe (np. odłączenie prądu elektrycznego w razie porażenia prądem, usunięcie przygniatającego ciężaru, usunięcie zaklinowania w samochodzie itp.).
Pozostawienie poszkodowanego w niezmienionej pozycji do czasu upewnienia się, że jej zmiana (np. posadzenie lub postawienie na nogi) nie przyniesie mu szkody (np. pogłębienia uszkodzenia rdzenia kręgowego przy złamaniach kręgosłupa lub uszkodzenia ważnego naczynia krwionośnego w przypadku otwartych złamań kończyn lub obrażeń wielonarządowych).
– Towarzyszenie poszkodowanemu lub pozostawienie go pod nadzorem osób trzecich w miejscu zdarzenia – jeśli sam nie jest w stanie się przemieszczać – do czasu uzyskania wykwalifikowanej pomocy, jeśli to pozostawienie niczym mu nie grozi (należy zapewnić mu ciepło i w miarę możliwości wygodę).
Stan ośrodkowego układu nerwowego (przytomność) sprawdza się, podejmując próbę nawiązania kontaktu słownego, oceniając orientację poszkodowanego co do miejsca, czasu i charakteru zdarzenia, stwierdzając zdolności do wykonywania prostych poleceń (wysuń język, otwórz/zamknij oczy).
Czekając na wykwalifikowaną pomoc lekarską lub transport, człowiek nieprzytomny, ale oddychający samoistnie i wykazujący prawidłową pracę serca, musi zostać właściwie ułożony w tzw. pozycji bezpiecznej (ustalonej bocznej)
Układamy go na lewym boku z lewą ręką wyciągniętą wzdłuż tułowia, ale lekko ugiętą w łokciu, z prawą ręką zgiętą w łokciu i dłonią podłożoną pod lewy policzek.
Ostatecznie lewa ręka lekko ugięta w łokciu powinna leżeć wzdłuż ciała, lewa noga powinna być raczej wyprostowana, a prawa ugięta w stawie biodrowym i kolanowym, szyja powinna być naciągnięta i głowa odgięta ku tyłowi, aby język się nie zapadał i nie zatykał wejścia do dróg oddechowych.
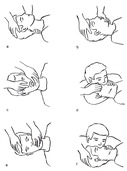
Kolejne etapy układania osoby nieprzytomnej na boku:
a – jedno ramię wyprostować i przesunąć jak najgłębiej pod ciało (pośladek);
b – podkurczyć nogę z tej samej strony ciała i stopę przysunąć do pośladka;
c – odwrócić nieprzytomnego na bark i biodro przeciwnej strony ciała (ku sobie);
d – ostrożnie wyjąć ramię znajdujące się pod ciałem;
e – szyję wyprostować, głowę odchylić do tyłu, twarz odwrócić nieco do ziemi;
f – ostateczne ułożenie w pozycji ustalonej bocznej: jedna noga wyprostowana, druga przygięta, obie ręce zgięte w łokciach, głowa odwrócona w bok, a dłoń ręki po stronie nogi przygiętej podłożona pod policzek strony przeciwległej.
Stan układu oddechowego (oddech) sprawdza się przez zwrócenie uwagi na obecność i jakość oddechu (swobodny, płytki, pogłębiony), regularne lub nieregularne ruchy oddechowe klatki piersiowej, lub też ich brak, oraz ich częstotliwość (fizjologiczna norma dla osoby dorosłej w warunkach prawidłowych wynosi 16-18 oddechów na minutę), bezpośrednie wysłuchiwanie oddechu przez przybliżenie ucha badającego w pobliże ust i zewnętrznych otworów nosowych, bądź też przyłożenie lusterka w celu łatwiejszego wychwycenia na nim pary z powietrza wydechowego.
Spłycenie, pogłębienie, nieregularność, przyspieszenie bądź zwolnienie ruchów oddechowych klatki piersiowej (oddechu) to objawy zaburzeń oddychania.
Brak ruchów oddechowych klatki piersiowej, niemożność wysłuchania szmerów oddechowych, brak pary na przytkniętym do ust i otworów nosowych lusterku świadczą o braku oddechu.
Stan układu krążenia (zachowanie krążenia krwi) sprawdza się przez bezpośrednie wysłuchiwanie akcji serca (czy serce pracuje) oraz przez kontrolę tętna (obecności, częstotliwości, nieregularności i stopnia wyczuwalności, tzn. sprawdzenie, czy serce skutecznie pracuje pod względem hemodynamicznym.
– Niesłyszalność pracy serca (można nie usłyszeć tzw. migotania komór) świadczy o jej ustaniu.
– Niewyczuwalność tętna w typowych miejscach jego badania podczas wysłuchiwania akcji serca dowodzi braku przepływu krwi w naczyniach oraz braku perfuzji tkankowej, czyli dopływu do nich tlenu z płuc i odpływu dwutlenku węgla do płuc.
– Śmierć kliniczna to brak reakcji poszkodowanego na bodźce słowne i bólowe, brak oddechu oraz niewyczuwalność tętna w podstawowych miejscach jego badania (tętnica promieniowa i tętnice szyjne) przy ogólnej wiotkości ciała poszkodowanego.
Sytuacja, w której dochodzi do zatrzymania krążenia i oddechu, wymaga podjęcia natychmiastowej (w czasie nie dłuższym niż 3-5 minut) akcji ratowniczej (resuscytacyjnej), mającej na celu przywrócenie krążenia i oddechu.
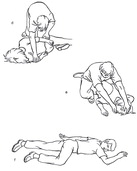
Sprawdzenie stanu układu krążenia:
a – wysłuchiwanie akcji serca;
b – stwierdzenie obecności tętna na tętnicy promieniowej;
c – stwierdzenie obecności tętna na tętnicy szyjnej.
Szczególnie wrażliwa na niedotlenienie jest tkanka nerwowa, a zwłaszcza mózg i jego kora.
Brak dopływu tlenu do odpowiedzialnej za świadomość kory mózgu przez czas dłuższy niż 3 – 5 minut powoduje jej obumarcie, a tym samym nieodwracalne zniszczenie świadomości człowieka, chociażby nawet inne części mózgu zachowały jeszcze swoją sprawność czynnościową.
Pozostałe tkanki organizmu człowieka wykazują wprawdzie zróżnicowany, ale dłuższy czas tolerancji na niedotlenienie.
W razie nagłego zatrzymania pracy serca, płuc i mózgu należy wykonać zabiegi, które na jakiś czas przejmą funkcję tych narządów (wentylację metodą „usta-usta”, uciskanie klatki piersiowej), przywrócą w sposób naturalny ich właściwe czynności, umożliwią doczekanie przybycia wykwalifikowanej pomocy medycznej i przetransportowanie chorego do szpitala.
Postępowanie resuscytacyjno-reanimacyjne
– Udrożnienie dróg oddechowych (u nieprzytomnego, leżącego na wznak, niedrożność górnych dróg oddechowych może być spowodowana zapadnięciem się tylnej części języka i opadnięciem żuchwy.
– Zapewnienie wentylacji płuc, dzięki zastosowaniu tzw. sztucznego oddychania.
– Zapewnienie krążenia krwi dzięki uciskaniu klatki piersiowej, tzw. pośredni masaż serca.
– Jeżeli jest to możliwe, jak najszybsze przeprowadzenie defibrylacji z wykorzystaniem do tego celu automatycznego defibrylatora zewnętrznego (AED).
Automatyczny defibrylator zewnętrzny (AED – Automated External Defibrillator) powinien znajdować się między innymi na dworcach, w większych muzeach czy galeriach handlowych.
Jeżeli do zatrzymania krążenia doszło w miejscu, w którym jest możliwość użycia defibrylatora, nie należy się go bać, gdyż jego zastosowanie w znaczący sposób zwiększa szanse przeżycia poszkodowanego, a wszystkie czynności, które powinniśmy wykonać, są przedstawione w obrazkowej instrukcji.
Po włączeniu defibrylator będzie sam sygnalizował konieczność wykonania kolejnych czynności ratowniczych.
Bardzo ważne dla powodzenia akcji jest ustalenie przyczyny stanu nieprzytomności (przedawkowanie leków, narkotyki, nadużycie alkoholu, ból w okolicy serca, uraz, wymioty, podtopienie się, podwieszenie) i natychmiastowe przekazanie tej wiedzy wykwalifikowanej pomocy medycznej.
Nie należy zniechęcać się brakiem wczesnych efektów resuscytacji, a ponieważ wykonywanie takich zabiegów jest na ogół połączone z dużym wysiłkiem fizycznym, trzeba, jeśli jest to możliwe, włączyć do akcji ratunkowej również i inne osoby z otoczenia, aby w razie przedłużania się reanimacji i zmęczenia mogły zastąpić osobę, która podjęła tę akcję.
Przywracanie drożności dróg oddechowych
– Odgięcie głowy chorego do tyłu (manewru tego nie wolno wykonywać, jeśli podejrzewamy uraz głowy i/lub kręgosłupa szyjnego).
– Wykonanie manewru wysunięcia żuchwy bez odginania głowy poszkodowanego do tyłu.
– Oczyszczenie jamy ustnej i gardłowej z wszelkiego rodzaju zanieczyszczeń, np. resztek niepołkniętego pokarmu w przypadku zachłyśnięcia, wymiocin, krwi w razie krwotoków, wody, piasku lub wodorostów u topielca, ciał obcych, protez zębowych lub ich fragmentów itp.
Wentylacja płuc za pomocą tzw. sztucznego oddychania
Do najczęściej stosowanych w praktyce metod tego typu oddychania należą: sztuczne oddychanie „usta-usta”, „usta-nos”, „usta-usta-nos”.
Sztuczne oddychanie metodą „usta-usta” wykonuje się w ten sposób, że osoba ratująca klęka za głową ratowanego (np. po jego lewej stronie) i unosząc lekko jego głowę do góry, odgina ją jednocześnie do tyłu, przyciskając przy tym lekko żuchwę do szczęki i odciągając dolną wargę w kierunku brody.
Kąt odgięcia głowy do tyłu ustala się, kładąc prawą rękę na czole ratowanego i jednocześnie utrzymując ucisk na żuchwę.
Następnie palcami prawej ręki (kciukiem i wskazującym) ratujący zaciska otwory nosowe ratowanego, aby powietrze wdmuchiwane do ust ratowanego nie uchodziło przez nos.
Po nabraniu maksymalnej ilości powietrza w płuca wdmuchuje się je ustami (można przez gazę lub czystą chusteczkę) do ust ratowanego, obejmując je szczelnie swoimi ustami.
Należy przy tym przez cały czas sprawdzać skuteczność działania, tzn. obserwować, czy klatka piersiowa ratowanego, a nie powłoki brzuszne, unosi się.
Po wykonaniu ratowanemu sztucznego wdechu ratujący odsłania jego usta, odsuwając się nieco od nich, a następnie dokonuje kolejnego wdechu, obserwując jednocześnie bierny wydech ratowanego, wyrażający się powolnym opadaniem jego klatki piersiowej.
Powietrze atmosferyczne zawiera wprawdzie około 21% tlenu, podczas gdy powietrze wydechowe tylko 15-16%, wystarcza to jednak do podtrzymania niezbędnej wymiany gazowej między płucami a krwią, a zatem do utlenienia i przemiany materii w tkankach organizmu.
Czynność wdmuchiwania powietrza z płuc ratującego do płuc ratowanego powtarza się w odstępach 4-5 sekund, uzyskując w ten sposób około 15 wdechów na minutę, co jest zbliżone do normy.
Sztuczne oddychanie metodą „usta-nos” wykonuje się, wdmuchując powietrze do płuc ratowanego przez nos, zacisnąwszy uprzednio kciukiem i palcem wskazującym ręki wargi ratowanego, tak aby wdmuchiwane przez nos powietrze nie uciekało przez niezamknięte usta ratowanego.
– Sztuczne oddychanie metodą „usta-usta-nos” zaleca się stosować u dzieci, zwłaszcza małych.
Wykonuje się je w ten sposób, że osoba ratująca (po udrożnieniu dróg oddechowych) oraz – jak zwykle w tego typu sytuacjach – po uniesieniu i odgięciu głowy ratowanego do tyłu, obejmuje swoimi ustami usta i nos ratowanego, wdmuchując mu zarówno ustami, jak i przez nos swoje powietrze wydechowe z płuc.
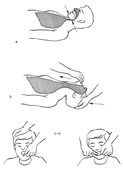
Schematyczny przykład udrażniania dróg oddechowych:
a – niedrożność spowodowana zapadnięciem się tylnej części języka i opadnięciem żuchwy;
b – udrożnienie dróg oddechowych przez odgięcie głowy ku tyłowi w celu odblokowania zaciśniętych dróg oddechowych;
c-d – udrożnianie przez ręczne oczyszczanie jamy ustnej.
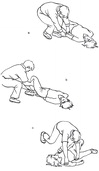
Schemat sztucznego oddychania metodą „usta-usta” oraz „usta-nos”, prowadzonego przez jedną osobę:
a – wyprostowanie szyi;
b – odgięcie głowy do tyłu;
c – zaciśnięcie otworów nosowych;
d – wdmuchiwanie powietrza ratującego przez usta ratowanego;
e – szczelne zamknięcie ust ratowanego przez dociśnięcie dłonią żuchwy do szczęki oraz kciukiem – dolnej wargi do górnej;
f – wdmuchiwanie powietrza ratującego przez nos ratowanego.
Ponieważ dziecko oddycha szybciej niż człowiek dorosły, a pojemność jego płuc jest tym mniejsza, im jest ono młodsze, dlatego rytm wdmuchiwania powietrza dzieciom musi być również szybszy.
Liczba sztucznych wdechów u dziecka powinna wynosić: 20-25 oddechów na minutę u starszego dziecka, 30-40 oddechów na minutę u noworodka. Objętość wdmuchiwanego powietrza należy dostosowywać do wieku ratowanego dziecka i pojemności jego płuc.
Wskaźnikiem co do objętości wdmuchiwanego powietrza jest także wzrokowa ocena przez ratującego (lub otoczenie) stopnia rozprężania się (unoszenia) klatki piersiowej ratowanego, który powinien być zbliżony do normalnego.
Jeśli zamiast klatki piersiowej unoszą się powłoki jamy brzusznej, świadczy to o tym, że powietrze wdmuchiwane przedostaje się do żołądka i być może do jelit, a drogi oddechowe są nadal niedrożne.
Jeśli wraz z klatką piersiową unoszą się także powłoki jamy brzusznej, świadczy to o zbyt silnym wdmuchiwaniu powietrza przez ratującego.
Jest to o tyle niebezpieczne, że powietrze przedostające się w nadmiarze do wypełnionego treścią pokarmową lub wodą żołądka wypycha jego zawartość przez przełyk do gardła, skąd z kolei może ona przedostać się do dróg oddechowych i płuc, powodując zachłyśnięcie, a nawet zagrażające życiu zachłystowe zapalenie płuc, ponieważ treść pokarmowa jest zazwyczaj zakażona.
Przywracanie krążenia krwi za pomocą uciskania klatki piersiowej (pośredni, tzw. zewnętrzny masaż serca)
Według aktualnych zaleceń, jeśli ratujący niebędący wykwalifikowanym ratownikiem odczuwa opór przed wykonaniem sztucznej wentylacji metodą „usta-usta”, wystarczy, że będzie przeprowadzał uciskanie klatki piersiowej.
Uciskanie klatki piersiowej to zabieg polegający na rytmicznym ugniataniu serca w klatce piersiowej, między mostkiem a kręgosłupem, w oczekiwaniu, że właściwe ugniecenie klatki piersiowej spowoduje wyciśnięcie krwi z serca do tętnic, a zwolnienie ucisku umożliwi dopływ krwi z żył do serca.
– Zadaniem uciskania klatki piersiowej jest wytworzenie sztucznego obiegu krwi w naczyniach, który dostarcza z wentylowanych płuc do jego tkanek i narządów tlen niezbędny dla życia człowieka.
– Uciskanie klatki piersiowej wykonuje się w następujący sposób: ratowanego układamy w pozycji poziomej, najlepiej na równym, twardym podłożu (trawnik, deska, niski stół, zdjęte z zawiasów drzwi), po czym, kładąc obie dłonie poprzecznie jedna na drugiej na dolnej połowie mostka, uciskamy rytmicznie klatkę piersiową nadgarstkami (postawa pochylona, ręce wyprostowane) z taką siłą, aby okolica mostka (serca) ulegała każdorazowo przemieszczeniu o 4-6 cm, a tym samym serce zostało ściśnięte między mostkiem i kręgosłupem piersiowym.
– Po każdorazowym ucisku nie odrywamy rąk od klatki piersiowej.
Skuteczność zewnętrznego masażu serca sprawdzamy, oceniając wyczuwalność tętna na tętnicach promieniowych, szyjnych bądź pachwinowych.
Brak tętna jest sygnałem, że należy udoskonalić wykonywanie masażu oraz zwiększyć siłę nacisku, zwłaszcza u osób z dużym obwodem klatki piersiowej, co jest często spotykane u atletów lub osób z rozedmą płuc.
– Liczba nacisków na klatkę piersiową w ciągu minuty powinna wynosić około 60 (jest to zbliżone do naturalnej częstotliwości bicia serca).
Uciskanie klatki piersiowej może dać efekty, jeśli jest odpowiednio wcześnie podjęte. Najkorzystniej dla poszkodowanego byłoby, aby równocześnie prowadzona była wentylacja płuc (naturalna lub sztuczna).
Przywracanie oddychania i krążenia może wykonywać jedna lub – jednocześnie – dwie osoby.
Akcję resuscytacyjną u osób dorosłych prowadzimy, kolejno wykonując 30 uciśnięć klatki piersiowej i 2 wdechy metodą „usta-usta”.
U dzieci wykonujemy najpierw 5 oddechów ratowniczych, następnie prowadzimy resuscytację w rytmie 15 uciśnięć klatki piersiowej i 2 oddechy metodą „usta-usta” (u dzieci do skończenia pierwszego roku życia 3 uciśnięcia klatki piersiowej i 2 oddechy).
Schemat pełnej resuscytacji prowadzonej przez dwie osoby (uciskanie klatki piersiowej + wentylacja metodą „usta-usta”).
Jeśli akcję ratowniczą prowadzą dwie osoby, systematyzuje się ją w ten sposób, że jedna osoba wykonuje sztuczną wentylację płuc według wyżej opisanych zasad, a druga uciska klatkę piersiową.
Czynności te należy stosować do momentu:
– odzyskania przez poszkodowanego własnego oddechu i akcji serca,
– przybycia na miejsce zdarzenia wykwalifikowanych służb ratunkowych,
– całkowitego wyczerpania sił ratownika.
Szybko i właściwie prowadzone zabiegi ożywiające mogą uratować życie, natomiast ich niepodjęcie przekreśla już na progu wypadku tę wielką szansę.
Komentarze (0)
Dodaj swój komentarz